Lo que los científicos han descubierto sobre el COVID-19 en los 6 primeros meses de la pandemia
Medio año después de haberse registrado los primeros casos de infección ¿qué es lo que han encontrado los expertos al tratar de contener el virus que causa la enfermedad?

Los científicos aún deben hallar una vacuna contra el covid-19. Crédito: BBC
A pesar de un esfuerzo internacional sin precedentes, el nuevo coronavirus, denominado SARS-CoV-2, continúa avanzando, infectando a miles de personas todos los días.
Seis meses después de que se detectaran los primeros casos de COVID-19, la enfermedad que produce este patógeno ¿qué han descubierto los científicos al tratar de contenerlo?
Activando la alarma
El nuevo coronavirus tomó a todos por sorpresa.
Mientras gran parte del mundo se preparaba para recibir al nuevo año 2020, el doctor Li Wenliang estaba trabajando en el Departamento de Emergencias del Hospital Central de Wuhan, donde siete pacientes, todos con neumonía, habían sido puestos en cuarentena.
El médico envió mensajes a sus colegas en un grupo privado de WeChat el 30 de diciembre, advirtiéndoles de un posible brote viral.
Tres días después de enviar la advertencia a sus compañeros, Li fue detenido por la policía, junto con otros ocho médicos, por “difundir rumores”, según los medios chinos.

Poco después de regresar al trabajo, Li contrajo COVID-19.
Murió el 7 de febrero, a los 34 años, dejando a un hijo y a su esposa embarazada.
Escena del crimen
A lo largo de las últimas semanas de diciembre de 2019, a medida que más médicos y enfermeras, además del doctor Li, comenzaron a advertir sobre un posible brote viral, los trabajadores de salud fueron los primeros en notar que la mayoría de sus pacientes trabajaban en el mercado de Huanan, en Wuhan, donde se vendía todo tipo de animales, desde aves de corral vivas hasta peces, reptiles y especies salvajes.
A medida que surgieron más y más casos de afectados por el virus misterioso, el 31 de diciembre la Comisión de Salud de Wuhan presentó su primer informe oficial a Pekín.
Al día siguiente, el mercado fue puesto en cuarentena.

Hoy, los científicos son unánimes al creer que se produjo un gran brote en el mercado, pero parece poco probable que fuera el lugar donde surgió el virus por primera vez.
Según un reporte de investigadores médicos de Wuhan, publicado en enero en la revista especializada The Lancet, posteriormente se descubrió que el primer caso humano de COVID-19 ocurrió antes del brote en el mercado.
Se trató de un anciano de Wuhan, quien desarrolló síntomas a partir del 1 de diciembre de 2019 y que no tenía vínculos concluyentes con Huanan.
Apenas nueve días después que se reportara la primera muerte de un paciente con COVID-19, el 11 de enero, ya se habían registrado casos en Japón, Corea del Sur y Tailandia.
En solo seis meses, el COVID-19 se ha extendido a 188 países e infectado a más de 6.6 millones de personas.
Perfilando a un asesino
“Nuestra primera pregunta es siempre ¿qué es?”, dice el profesor de inmunología Kristian Andersen
El laboratorio de Andersen se especializa en genética de enfermedades infecciosas. Investiga cómo los virus saltan de animales a humanos y causan brotes a gran escala.
Descifrar el genoma de un virus generalmente lleva meses, incluso años.
Sin embargo, el 10 de enero, científicos del Instituto de Virología de Wuhan, dirigidos por el profesor Yong-Zhen Zhang, publicaron la primera secuencia genómica del SARS-CoV-2, posiblemente la pieza más crucial del rompecabezas, después de analizar muestras nasales de pacientes infectados.
El código genético completo revelaría exactamente qué era y cómo podría extenderse.
“Tan pronto como vimos esa primera secuencia, supimos de inmediato que era un tipo de coronavirus, y que era 80% idéntico al SARS”, dice Andersen.
El virus del Síndrome Agudo Respiratorio Severo (SARS) causó un brote en Asia entre 2002 y 2003 que infectó a cerca de 8.000 personas y mató a casi 800.
Los coronavirus son una gran familia de virus. Cientos de ellos circulan entre animales como cerdos, camellos, murciélagos y gatos.
El SARS-CoV-2, causante del COVID-19, es solo el séptimo coronavirus que se cree que saltó de otro animal a un humano.
“Nuestra segunda pregunta es cómo podemos diagnosticarlo, lo que lleva a aplicar pruebas y a comprender la forma en que se transmite el virus”, dice Andersen.
“Y la tercera pregunta es ¿cómo podemos desarrollar vacunas contra él? Todo puede responderse con la genética”, señala.
Anderson asegura que hay pruebas abrumadoras de que el virus se originó en un murciélago.
“En última instancia, esto comenzó en un murciélago. Sabemos que este es un virus completamente natural, porque hay muchos virus similares encontrados en los murciélagos”, explica. “Lo que no sabemos es cómo llegó a los humanos”.
El equipo de Andersen ha estudiado otro coronavirus encontrado en un murciélago, que era 96% idéntico al SARS-CoV-2.
También han visto fuertes similitudes con otro virus similar que se encuentra en los pangolines, uno de los mamíferos más traficados en Asia.
¿Podría el virus haber saltado de un murciélago a otro animal intermediario como un pangolín, donde recogió algunas proteínas adicionales, antes de saltar finalmente a un humano? Para los científicos, la investigación continúa.

En China, solo dos días después de compartir la primera secuencia genética del SARS-CoV-2 con el mundo, las autoridades locales cerraron el laboratorio del profesor Zhang y le revocaron su licencia de investigación.
Según los medios chinos, nunca dieron una razón oficial, pero la contribución del equipo al mundo ya había echado raíces.
“Sin esa primera secuencia, no podríamos haber comenzado ninguno de estos trabajos”, dice Andersen. “Todo es gracias a estos científicos que entregan información crucial a una velocidad increíble”.
Rastrear, rastrear, aislar
A medida que la pandemia avanzó, los científicos comenzaron a rastrear el virus de dos maneras.
En el terreno, los investigadores conocidos como “rastreadores de contactos” comenzaron a rastrear y aislar a posibles infectados; mientras que de forma remota, otros expertos comenzaron a rastrear el código genético del virus, para comprender qué tan rápido se estaba extendiendo por el mundo.
Rastreadores de contactos
Corea del Sur, una nación de 51 millones de personas, se destaca como uno de los países más exitosos del mundo en contener el COVID-19.
Gran parte de este éxito se ha atribuido a la capacidad del país para movilizar a un pequeño ejército de rastreadores de contactos: detectives entrenados para trazar las conexiones entre un caso positivo de COVID-19 y sus contactos más recientes.
Los rastreadores deben decidir quién debe recibir instrucciones para autoaislarse o, en algunos casos, si poner en cuarentena a todo un edificio u organización, como una oficina, hospital, u hogar de cuidados.
Con solo un puñado de casos durante enero y principios de febrero, muchos surcoreanos pensaron que tal vez se había evitado un gran brote.

Sin embargo, a fines de febrero, en una sola ciudad, Daegu, se produjo una escalada repentina de miles de casos reportados en pocos días.
El brote en Daegu se atribuyó desde entonces a los movimientos de una sola persona, la súperpropagadora de Corea del Sur, la ahora infame paciente 31, perteneciente a la Iglesia Shincheonji de Jesús.
Esta paciente dio positivo por COVID-19 el 17 de febrero. Gracias al trabajo de los rastreadores, todos sus contactos más recientes -que, sorprendentemente, resultaron ser más de 1,000 en 10 días- fueron instruidos para autoaislarse, evitando así un brote aún mayor.
Después de estar involucrada en un accidente automovilístico el 6 de febrero, la paciente 31 ingresó en un hospital el 7 de febrero, donde tuvo contacto cercano con unas 128 personas.
Luego salió de alta temporalmente para recoger unas pertenencias de casa, un viaje de ida y vuelta de dos horas y media.
Más tarde esa semana, se dio de alta varias veces, una vez para almorzar con alguien, y dos veces para asistir a un servicio religioso de dos horas con unas 1,000 personas.

Como parte del equipo de epidemiología de Daegu, el profesor Kim Jong-Yeon es responsable de los rastreadores de contactos de la ciudad.
Kim dice que solo si las personas son evasivas, utilizan métodos más rigurosos, como investigar sus transacciones con tarjetas de crédito y su historial telefónico o de ubicación. Personas como el paciente 31.
“Al principio, la paciente 31 no nos dijo que era de la Iglesia Shincheonji. Fuimos nosotros, los rastreadores de contacto, quienes más tarde descubrimos que era miembro”, dice Kim.
La Iglesia Shincheonji de Jesús tiene aproximadamente 300,000 miembros en todo el país.
Debido a la naturaleza secreta de la iglesia, Kim dice que la parte más difícil de la investigación fue tratar de establecer quién había visitado también la iglesia durante esa semana.
“Finalmente obtuvimos una lista de los 9.000 miembros de la iglesia. Al principio, comenzamos a llamar y preguntarles si tenían algún síntoma. Alrededor de 1.200 personas nos dijeron que sí, pero otras se negaron a hacerse la prueba y a ponerse en cuarentena”, cuenta.

Debido a que cientos de personas estaban reacias a revelar su asociación con la iglesia, el profesor dice que al gobierno no le quedó otra opción que emitir una orden ejecutiva para que todos los fieles se autoaislaran.
La rigurosa investigación de todos los casos nuevos, combinada con pruebas exhaustivas, frenó rápidamente la propagación del virus y, a principios de abril, la ciudad de Daegu reportó cero nuevos pacientes de COVID-19.
Sin embargo, en otras partes del mundo, el virus continuó avanzando sin cesar. Para la comunidad científica, se volvió vital rastrear el virus en todos los continentes.
La respuesta a este problema radica en las pistas que quedan en el código genético del virus desde que comenzó a replicarse y propagarse.
Un rastro de evidencia
El punto púrpura sobre Wuhan representa las primeras muestras nasales tomadas de pacientes con COVID-19 y analizadas por científicos para revelar el genoma del virus, una cadena de 30,000 letras genéticas que contienen todo lo que el virus necesita para replicarse y propagarse.
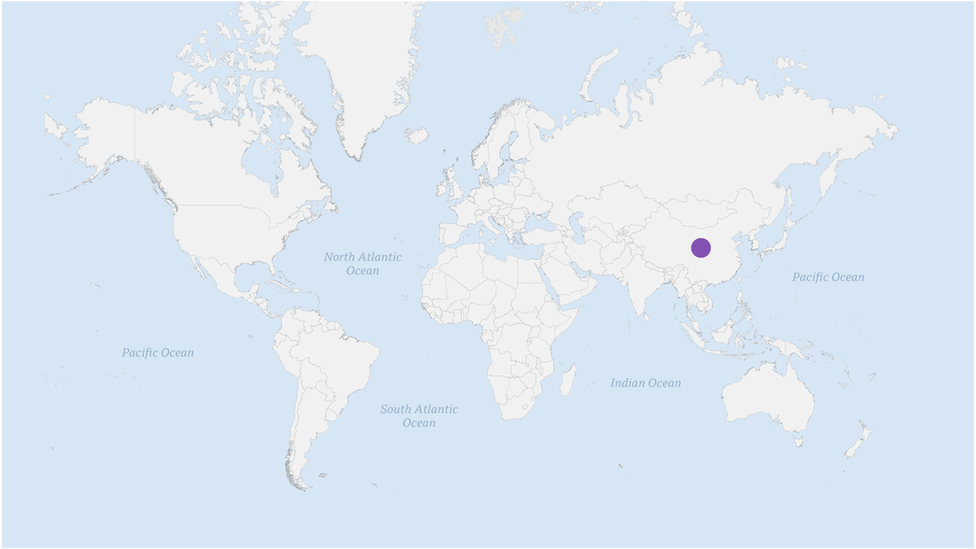
Desde el descubrimiento del genoma, los científicos de todo el mundo han seguido analizando decenas de miles de muestras nasales, subiendo sus resultados a la plataforma GISAID, una de las pocas bases de datos de código abierto.
Al secuenciar repetidamente el genoma miles de veces, a medida que se propaga, los científicos pueden rastrear mutaciones en el código genético: pequeños errores, “errores tipográficos” en la cadena de letras. Como un rastro de pistas dejadas por el virus, seguir secuencialmente una serie de mutaciones puede mostrar cómo el virus se está propagando a través de las fronteras.
Por ejemplo, si una muestra tomada en Nueva York revela tres mutaciones únicas, y varias muestras de Wuhan también llevan esos mismos tres errores tipográficos en su genoma, es muy probable que estos casos provengan de una sola transmisión.
Al establecer posteriormente un cronograma de eventos, los expertos pueden comprender cuándo y cómo el virus saltó de Wuhan a Nueva York.
Con más de 37,000 muestras ahora secuenciadas de todo el mundo, la naturaleza devastadoramente infecciosa del SARS-CoV-2 ha sido completamente revelada.
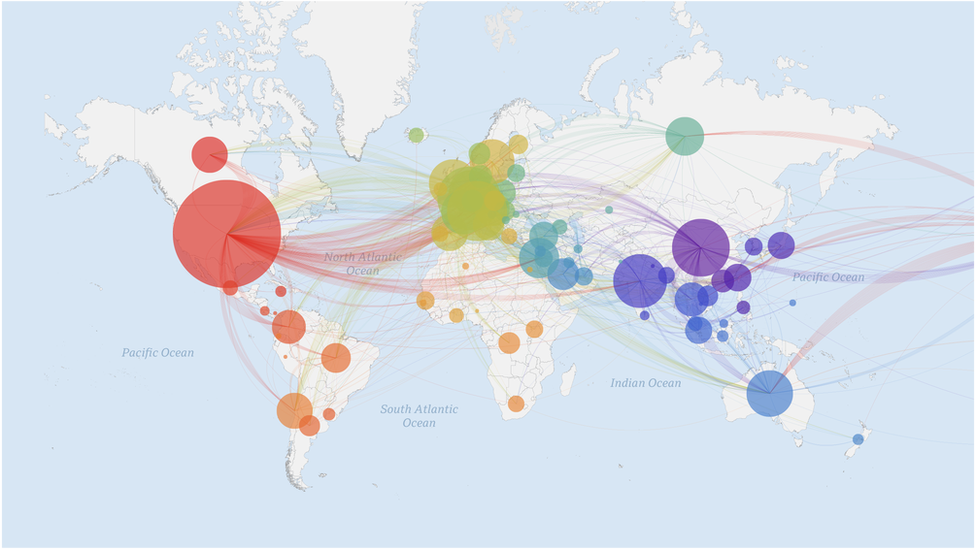
La epidemióloga Emma Hodcroft trabaja con Nextstrain, un grupo de científicos y codificadores que extraen información clave de las decenas de miles de secuencias publicadas en GISAID, para crear un mapa de código abierto, una instantánea en tiempo real del genoma mutante, a medida que el virus se extiende por el mundo.
“Es posible que las personas no sepan cuándo o dónde se infectaron. Pero los datos del genoma son mucho más confiables”, dice Hodcroft.
Especialmente donde falta información, como Irán.
Vínculos misteriosos
A fines de enero, Hodcroft y el equipo de Nextstain comenzaron a notar una serie de muestras con genomas extremadamente similares, que compartían mutaciones idénticas, pero de ocho países diferentes, incluidos Australia, Nueva Zelanda, Alemania, Reino Unido, EE.UU., China y Países Bajos.
Siguiendo el rastro de evidencia en el tiempo, al principio el equipo no pudo determinar de dónde provenía este grupo de muestras.
“Quedaban agrupadas muy de cerca en el árbol [del virus]”, dice Hodcroft. “Esto fue una sorpresa, porque la gente parecía no tener nada más en común. Pero luego descubrimos que varias de las muestras australianas tenían un historial de haber ido a Irán”.
“Esto fue realmente poderoso, porque en ese momento no teníamos muestras de Irán. Pero este descubrimiento significaba que podíamos decir, con gran confianza, que estos dueños de las muestras se habían infectado en Irán o por alguien que había estado recientemente en Irán”, explica.
El seguimiento del genoma es una herramienta muy poderosa para comprender cómo se está propagando el virus en toda una región.
Al observar las muestras de Irán, el equipo de Nextstrain concluyó que no solo provenían de una sola transmisión original en ese país, sino que también era muy probable que todo el brote iraní se hubiera originado en esa misma transmisión única.
Desde entonces, los rastreadores de contactos en el terreno han atribuido el brote principal en Irán a la ciudad sagrada de Qom. Todos los días, recibía miles de turistas religiosos, por lo que el virus se propagó desde Qom a todas las provincias de Irán en menos de dos semanas.

Ahora, cuando se trata de contener al SARS-CoV-2, queda un gran problema: la capacidad caótica y única del virus para moverse a través de una población, a veces desencadenando una enfermedad mortal, pero con mayor frecuencia, causando síntomas leves o ningún síntoma.
Investigar la propagación silenciosa de COVID-19 entre individuos sin síntomas es inherentemente difícil. Sin embargo, de una pequeña aldea rural en el norte de Italia surgió una pieza importante del rompecabezas.
Una amenaza invisible
La primera muerte en Italia de covid-19 tuvo lugar en el pequeño y aislado pueblo de Vo’, en la región de Vento, hogar de alrededor 3,000 personas, a menos de una hora de Venecia.
Tan pronto como se anunció la primera muerte del país el 21 de febrero, las autoridades locales tomaron la decisión de aislar a toda la aldea y comenzaron a hacer pruebas repetidamente a todos los residentes, independientemente de si mostraban síntomas o no.
Científicamente, esto creó una oportunidad única, con miles de personas sometidas a pruebas repetidas mientras vivían en cuarentena.

Liderando la investigación estuvo un microbiólogo local, el profesor asociado Enrico Lavezzo.
Lavezzo explica que el hallazgo más importante de su estudio fue la “propagación silenciosa” del virus: la proporción inesperadamente enorme de personas que dieron positivo, pero que tuvieron síntomas leves o ningún síntoma.
“Más del 40% de las personas que portaba el virus ni siquiera era consciente de que podría estar infectando a otros. Este es un gran problema para contener una enfermedad tan infecciosa”, dice Lavezzo.
El grupo de Lavezzo fue uno de los primeros en establecer la escala de los casos asintomáticos. Desde entonces, otros estudios han establecido estimaciones de hasta el 70%.
El otro descubrimiento sorprendente de la investigación italiana fue que, de 3,000 aldeanos, ni un solo niño menor de 10 años dio positivo.
“No estamos diciendo que los niños no puedan infectarse. Esto ha sido demostrado por otros estudios. Pero el hecho de que al menos una decena de ellos vivía con personas infectadas, pero no estaban infectados, es extraño y necesita más investigación”, dice el Lavezzo.
La razón principal por la que el SARS-CoV-2 continúa avanzando sin cesar es porque, en comparación con otros coronavirus, parece capaz de infectar a un gran número de personas, que involuntariamente ayudan al virus a propagarlo aún más.
Pero, ¿por qué este patógeno es tan único en su capacidad de causar una gama tan amplia de síntomas, desde una tos leve hasta dificultades respiratorias potencialmente fatales? Y según los resultados del profesor Lavezzo, ¿por qué los niños se verían menos afectados?
Una combinación mortal
Los científicos han descubierto que el virus solo puede ingresar al cuerpo humano de una manera: enganchándose a unos receptores específicos que se encuentran en la superficie de las células, conocidos como ACE-2.
Scripps Research, en EE.UU., el laboratorio del profesor Michael Farzan, fue el primero en descubrir el receptor ACE-2, durante el brote de SARS en 2003.
Sin embargo, como explica Farzan, el problema con los ACE-2 es que existen en todo el cuerpo, dentro de la nariz, los pulmones, los intestinos, incluso el corazón, los riñones y el cerebro.
Esta gran extensión de los ACE-2 es la razón por la que el covid-19 causa una gama tan amplia de síntomas.
Desde una infección en la nariz, que conduce a una pérdida del sentido del olfato, hasta una inflamación en los pulmones, que causa una tos severa.
Comúnmente, la mayoría de los virus son buenos para propagarse o son buenos para causar enfermedades graves. El SARS-CoV-2 es más peligroso porque es bueno para ambas cosas.
Al infectar las vías respiratorias superiores, la nariz y los pulmones superiores, la inflamación causa tos y estornudos, que propagan rápidamente la enfermedad. Mientras tanto, infectar las vías respiratorias inferiores puede causar problemas respiratorios graves y potencialmente mortales.
La evidencia sobre si los niños tienen más o menos probabilidades de transmitir el virus que los adultos sigue sin estar clara.
El profesor Farzan dice que los científicos ahora tienen evidencia de que los niños, que representan menos del 2% de los casos, tienen menos receptores ACE-2 en los pulmones inferiores en comparación con los adultos.
“Esto significa que los niños serán menos propensos a la enfermedad, al menos a desarrollar el tipo de neumonía grave que los adultos han experimentado”, dice Farzan.
Sin embargo, tienen una gran cantidad de receptores en los pulmones superiores, explica.
“Todavía serán capaces de transmitir el virus a otras personas, porque ese tracto respiratorio superior es realmente importante para que el virus pase a la siguiente persona”, señala.
Es por la devastadora eficiencia con la que el virus se multiplica, que a pesar de seis meses de investigación, los científicos creen que la única forma de realmente poner fin a la pandemia, y evitar futuras oleadas del virus, es una vacuna.
La carrera por una vacuna
Actualmente hay 124 grupos diferentes que compiten por ser los primeros en desarrollar una vacuna contra el COVID-19.
El profesor Jorge Kalil, director médico de la Universidad de Sao Paulo, lidera uno de los pocos ensayos que tienen lugar en Brasil, un país paralizado por el coronavirus, pero cuyo presidente, Jair Bolsonaro, continúa asistiendo a manifestaciones contra la cuarentena, a pesar de que las autoridades regionales ordenan encierros en la mayoría de las principales ciudades del país.

En respuesta a algunos grupos que afirman que podrían tener una vacuna lista tan pronto como septiembre, y que la fabricación y distribución demoraría entre 12 y 18 meses más, Kalil se muestra escéptico.
Él dice que se trata de ser riguroso, no de apresurarse para ser el primero.
“El ganador será aquel con la mejor vacuna, la que funcione para la mayor cantidad de personas, idealmente el 90%, y que detenga tanto los síntomas como la transmisión”, opina.
Kalil cree que para poner fin a la pandemia, se necesita es una vacuna que funcione para las personas mayores y las personas con problemas de salud preexistentes, que son las que más lucharán para desarrollar anticuerpos en respuesta a una vacuna.
Entonces, a menos que una vacuna funcione para la mayoría de las personas, incluidas las más vulnerables, cree que el covid-19 continuará propagándose.


Créditos
Reportera – Claire Press
Reporteo adicional – Bugyeong Jung
Editores – Ben Allen y Jacky Martens
Ilustraciones – Charlie Newland
Gracias a Victoria Lindrea, Courtney Tims, Angelo Attanasio, Juliana Gragnani y Woongbee Lee
Ahora puedes recibir notificaciones de BBC News Mundo. Descarga la nueva versión de nuestra app y actívalas para no perderte nuestro mejor contenido.




