¿Demasiadas medicinas? El enamoramiento de Estados Unidos con los medicamentos de receta
Hoy en día tomamos más pastillas que nunca ¿Es eso más dañino que beneficioso?

Muchas personas desarrollan adicciones a los medicamentos. Crédito: Pixabay
Si eres como la mayoría de los estadounidenses, es probable que comiences el día con un baño caliente, una taza de café y un puñado de pastillas.
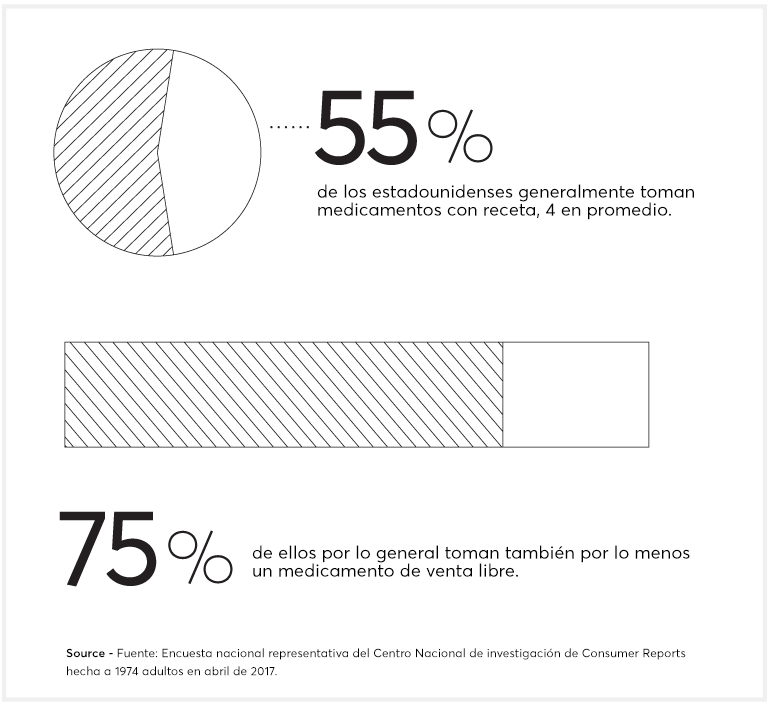
Más de la mitad de las personas toman regularmente medicamentos con receta: un promedio de 4, de acuerdo con una encuesta nacional representativa de Consumer Reports de 1,947 adultos. Muchos en ese grupo también toman medicamentos de venta libre, al igual que vitaminas y otros suplementos dietéticos.
Resulta que los estadounidenses toman más pastillas hoy que en cualquier otro momento de nuestra historia reciente (consulta “Pill Nation: The Rise of Rx Drug Use”), y mucho más que otras personas en cualquier otro país.
La finalidad de gran parte de esos medicamentos es para salvar vidas, o por lo menos mejorarlas. Pero, en muchos casos no es así.
El daño derivado del uso inadecuado de los medicamentos con receta es asombroso. Casi 1.3 millones de personas acudieron a las salas de emergencia en Estados Unidos debido a efectos adversos por los medicamentos en 2014, y alrededor de 124,000 murieron a causa de esos eventos. Lo anterior se basa en estimaciones de datos de los Centros para el Control y la Prevención de Enfermedades (CDC) y la Administración de Alimentos y Medicamentos (FDA). Otras investigaciones sugieren que hasta la mitad de esos eventos pudieron prevenirse.
Además, toda esa mala medicina es costosa. Según un estudio de mercado del Instituto de Informática de Atención Médica de IMS, en Estados Unidos el mal uso de medicamentos, los medicamentos como tal y los servicios médicos relacionados, representa un gasto estimado de $200 mil millones por año.
En nuestras encuestas anteriores hemos encontrado que los mayores costos de los medicamentos, incluidos medicamentos más costosos y mayores costos de desembolso directo, también afectan los presupuestos familiares. Muchas personas comentan que se vieron en la necesidad de recortar el gasto de abarrotes o retrasar el pago de otras cuentas para poder pagar sus recetas.

El costoso y dañino hábito del uso de pastillas en la nación se presenta de varias formas:
Tomar demasiados medicamentos. Nicole Lamber, de Williamsburg, Virginia, dice que se ha vuelto “completamente disfuncional”, con dolor, sarpullidos, diarrea y ansiedad, debido a los efectos adversos de varios medicamentos, entre ellos algunos que su médico le recetara para tratar los efectos secundarios de las recetas iniciales.
Tomar medicamentos que no son necesarios. Jeff Goehring de Waukesha, Wisconsin, sufrió un debilitante ataque cerebral poco después de haber empezado a tomar testosterona que su médico le recetó para la fatiga, a pesar de que la Administración de Alimentos y Medicamentos no ha aprobado dicho medicamento para ese uso, de acuerdo con una demanda en la que está involucrado.
Tomar medicamentos para prevenir. Diane McKenzie, de Alsip, Illinois, sufría de episodios regulares de diarrea y vómitos, efectos secundarios que atribuyó al medicamento metformina, que su médico le recetó para “prediabetes”, o un nivel de azúcar alta en la sangre al límite. Pero McKenzie descubrió que al perder peso sus niveles de azúcar en la sangre se controlaron sin necesidad de medicamentos.
¿Por qué tantas personas toman tantas pastillas potencialmente nocivas?
Según Andrew Powaleny, director de asuntos públicos para la organización Pharmaceutical Research and Manufacturers of America (PhRMA), un grupo comercial, esto es en parte porque, aunque todos los medicamentos plantean algunos riesgos, a menudo son esenciales para tratar enfermedades debilitantes o mortales.
Claro está que algunas personas, especialmente aquellas que no cuentan con seguro o con seguro insuficiente, no reciben toda la atención que necesitan, incluidos los medicamentos.
Sin embargo, muchos estadounidenses, al igual que sus médicos, han llegado a pensar que cada síntoma, cada indicio de enfermedad requiere un medicamento, dice Vinay Prasad, M.D., profesor asistente de medicina en Oregon Health & Science University. “La pregunta es, ¿de dónde sacaron tal idea? No la inventaron”, comenta. La cultura en la que estamos inmersos ha sembrado esa idea en la mente de las personas”.
Los expertos que consultamos dicen que es una cultura dirigida por el intenso mercadeo de las compañías farmacéuticas y un sistema de atención médica cada vez más hostil que hace que una receta sea la manera más fácil de abordar las necesidades del paciente.
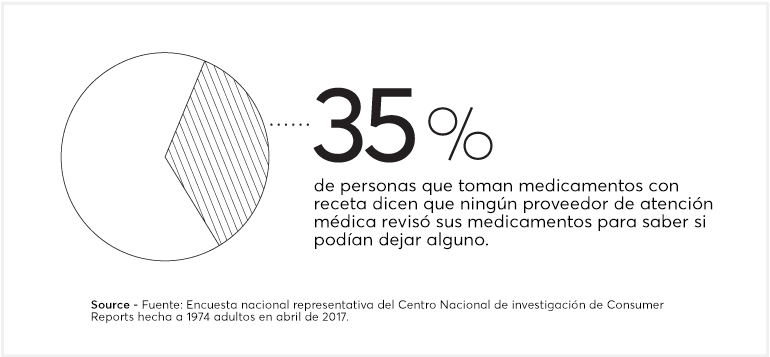
Para investigar este problema cada vez mayor y para ayudarte a controlar tus medicamentos, buscamos el consejo de expertos sobre cómo trabajar con médicos y farmacéuticos para analizar tu régimen de medicamentos. Revisamos las listas de medicamentos que nos enviaron 20 lectores de Consumer Reports para ver si podíamos encontrar algún problema y alertarlos si ese fuera el caso. También enviamos 10 compradores secretos a 45 farmacias en Estados Unidos para constatar qué tan bien identifican los farmacéuticos las interacciones entre medicamentos que podrían originar problemas. Por último, recopilamos una lista de 12 condiciones que a menudo se tratan por primera vez con medicamento, pero que por lo general no es necesario.
Una creciente oleada de riesgo
Los problemas de Nicole Lamber comenzaron con un solo medicamento de venta con receta, cuando debido al estrés por su primer trabajo como asistente médica, un médico colega le recetó alprazolam (Xanax). “No me dieron advertencia alguna al respecto, solo me lo presentaron como un medicamento seguro”, dice. Después de unos meses, Lamber, que ahora tiene 38 años, estaba deprimida, con pensamientos suicidas. “Me asusté”, recuerda.
Durante los siguientes 5 años, Lamber dice que vio a varios médicos que le recetaron más y más medicamentos: para levantar su estado de ánimo y ayudarla a concentrarse, Adderall para TDAH; otro medicamento para contrarrestar los efectos secundarios del Adderall, otros para mejorar su apetito y ayudarla a dormir y cuando su ansiedad empeoró, otro sedante.
La combinación, comenta, la enfermó tanto que no podía ni salir de casa. “Consulté muchísimos especialistas”, recuerda. “Un médico gastroenterólogo para mi diarrea crónica, un ortopedista y reumatólogo para el dolor de las articulaciones, un dermatólogo para el sarpullido. Ninguno de ellos me preguntó acerca de mi lista de medicamentos.
La historia de Lamber no es única: los Centros para el Control y la Prevención de Enfermedades indican que el porcentaje de estadounidenses que toman más de 5 medicamentos con receta casi se ha triplicado en los últimos 20 años. Y en nuestra encuesta, más de un tercio de las personas de 55 años o más toman esa cantidad de medicamentos y el 9% más de 10.
En algunos casos, los medicamentos múltiples son “plenamente apropiados”, dice Michael Hochman, M.D., de la facultad de medicina Keck de University of Southern California. Pero a medida que sube la cantidad de medicamentos, más precauciones deben tomarse. “El riesgo de eventos adversos aumenta exponencialmente cuando una persona toma 4 o más medicamentos”, dice.
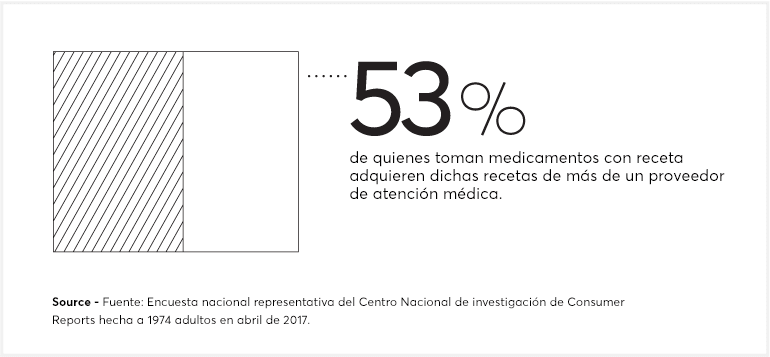
Esto es especialmente cierto cuando son varios los médicos que intervienen. La mala comunicación entre los proveedores a menudo contribuye a errores relacionados con los medicamentos, dice Michael Steinman, M.D., de la Facultad de Medicina de University of California en San Francisco. Y en la actualidad la norma pareciera ser consultar más de un médico: 53% de los encuestados que toman medicamentos con receta dijeron que los recibieron de dos o más proveedores.
La prescripción potencialmente nociva es demasiado común, comenta Steven Chen, Pharm.D, decano asociado para asuntos clínicos en la Facultad de Farmacia de University of Southern California, quien trabajó con Consumer Reports en la revisión de las listas de medicamentos que enviaron los lectores. (Chen, al igual que muchos farmacéuticos que revisaron los medicamentos, no tenía acceso a los expedientes médicos). De las 20 listas que revisó, solo dos recibieron un visto bueno. Entre las 18 restantes, Chen identificó 38 posibles problemas, la mitad de los cuales consideró serios. Entre las listas había una persona que tomaba una combinación de medicamentos para la presión sanguínea que podrían causar que los niveles de potasio aumentaran y desencadenaran una peligrosa frecuencia cardíaca irregular, y otra mezcla de un anticoagulante, un analgésico y una aspirina para bebés que podrían causar hemorragia estomacal.
Identificar esos tipos de riesgos y desentrañar posibles interacciones perjudiciales no es cosa fácil.
Para Lamber, significó buscar a un médico que estuviera dispuesto a ayudarla. Y a pesar de ello, dejar paulatinamente los medicamentos fue un proceso largo de pesadilla, dice, porque ella dependía de ellos y eso desencadenó síntomas dolorosos de abstinencia. En la actualidad, aunque algunos efectos secundarios persisten, nos comenta que se siente afortunada de estar viva. “Los medicamentos, y dejar de usarlos, casi me matan”, finaliza.
La venta de enfermedades
Jeff Goehring, ahora de 55 años, manejaba un ajetreado negocio de delicatessen y remoción de nieve en 2009 cuando empezó a sentirse más cansado que de costumbre. Decidió ver a un médico que, según él, le recetó AndroGel, un medicamento que contiene la hormona masculina testosterona.
Goehring comenta que en ese entonces no sabía que los medicamentos de testosterona los ha aprobado la FDA solo para hombres con hipogonadismo, niveles muy bajos de testosterona, usualmente provocados por infecciones, lesiones u otros problemas de salud. Comenta también que no le advirtieron que la testosterona aumenta el riesgo de un ataque cardíaco o un accidente cerebrovascular, de acuerdo con la FDA.
Apenas 4 días después de haber empezado a tomar el medicamento, Goehring sufrió un accidente cerebrovascular, de acuerdo con una demanda contra AbbVie, fabricante de AndroGel, de la cual él es parte. Él está entre las más de 6,000 personas en todo el país que han demandado a 6 compañías farmacéuticas fabricantes de productos con testosterona, alegando que sufrieron un ataque cardiaco, un accidente cerebrovascular u otro evento cardiovascular después de usar uno de sus medicamentos.
En una declaración a Consumer Reports, AbbVie dijo que la compañía cree que “nuestra educación sobre la enfermedad y la comercialización de AndroGel ha cumplido estrictamente con los usos aprobados por la FDA”, y enfatizó que cada médico debe asegurarse de que el medicamento se use para los propósitos apropiados.
Entonces, ¿por qué el médico de Goehring le recetó un medicamento que podría no ser el adecuado para su afección? Por un lado, los médicos pueden recetar medicamentos para usos no aprobados, incluso si la FDA no ha revisado la evidencia y aprobado el medicamento para esos fines, explica Stephanie Caccomo, una portavoz de la agencia.
Por el otro, alrededor del tiempo que Goehring comenzó con la testosterona, las compañías farmacéuticas comenzaron a invertir fuertemente en la publicidad del medicamento e incluso introdujeron un nuevo nombre fácil de recordar. “low T”, cuyo costo por anuncios publicitarios aumentó rápidamente a 153 millones de dólares en 2013. Y las empresas obtuvieron mucho dinero a cambio de esa inversión publicitaria. Un estudio de marzo de 2017 en JAMA encontró que entre 2009 y 2013, los hombres expuestos a más anuncios de televisión promocionando la testosterona o “low T” eran mucho más propensos a terminar usando el medicamento.
Tales cifras de “low T” son tan solo gotas en el mar. El gasto total en anuncios de medicamentos dirigidos a los consumidores llegó a 6,400 millones de dólares el año pasado, 64% más que en 2012, según Kantar Media, una empresa de investigación de mercado. Lo que corresponde a $1.3 mil millones más que todo el presupuesto de la FDA de 2017. Según un informe de Pew Charitable Trusts, las compañías farmacéuticas gastan mucho más, solo en 2012 gastaron $24 mil millones en mercadeo exclusivo para médicos a través de anuncios en revistas médicas, ventas directas, muestras gratis de medicamentos y reuniones informativas y de capacitación.
Powaleny, el portavoz de PhRMA expresa que construir relaciones con proveedores de atención médica y el mercadeo de los medicamentos es valioso, por medio de lo cual se pueda garantizar “que los profesionales de la salud tengan siempre a mano la información científica más reciente y precisa con respecto a los medicamentos con receta”.
Pero a muchos expertos en seguridad de los medicamentos les preocupa que esta práctica también contribuya a la sobremedicación.
“Low T es un término de mercadeo cuya intención es vender la testosterona como una especie de fuente de la juventud”, dice Steven Woloshin, M.D., profesor de Dartmouth Institute of Health Policy and Clinical Practice. En la mayoría de los hombres la testosterona “disminuye naturalmente con la edad”, y la investigación muestra que tomar medicamentos para compensar alguna falta tiene “poco o ningún beneficio” y “sí algunos riesgos graves”.
Eso es algo que Goehring quisiera haber entendido antes, porque su derrame todavía reduce su memoria a corto plazo y ha dejado una de sus manos parcialmente entumecida, obligándolo a cerrar su tienda de delicatessen. Ahora, 8 años después, todavía está tratando de pagar las cuentas del hospital que el seguro no cubría.
El aumento de los diagnósticos de “enfermedades preexistentes”
Hace 2 años, el médico de Diane McKenzie le recomendó usar metformina (Glucophage) para tratar un nivel de azúcar en la sangre más alto de lo normal pero no lo suficientemente alto como para diagnosticarle diabetes. Como a McKenzie, de 44 años, le preocupaba enfermarse de diabetes, decidió tomar el medicamento. Pero casi de inmediato, comenzó a sufrir de diarrea y vómitos, que son efectos secundarios conocidos.
Su experiencia ejemplifica otra tendencia que está haciendo que más personas caigan en el uso de medicamentos: diagnosticarles una etapa previa a desarrollar una afección. Por ejemplo, la identificación de personas con pérdida ósea leve (osteopenia o preosteoporosis), presión arterial ligeramente elevada (prehipertensión) o, como en el caso de McKenzie, prediabetes, una lectura de azúcar en la sangre ligeramente elevada pero normal.
Detectar la enfermedad en una etapa inicial, por supuesto, puede ser algo positivo si te ayuda a controlar un problema antes de que se produzcan daños mayores, pero “bajar las mediciones de lo que se considera normal” también puede hacer que las personas empiecen a tomar medicamentos antes de lo necesario, comenta Allen Frances, M.D., profesor emérito de Duke University que estudia cómo la profesión médica a veces expande la definición de las enfermedades. Y tratar a las personas con medicamentos en las primeras etapas de una afección “a menudo perjudica a más personas de las que ayuda”, añade.
Eso le preocupaba a McKenzie, una enfermera especializada, cuando comenzó a experimentar efectos secundarios, los cuales después de unos meses, eran tan intolerables que dejó de tomar metformina.
La investigación de hecho apoya ese enfoque. Un estudio de 2015 en la revista médica Lancet Diabetes & Endocrinology encontró que, para las personas con prediabetes, el ejercicio regular más una dieta baja en calorías y baja en grasa reduce la incidencia de desarrollar diabetes tipo 2 en un 27%. La metformina la redujo en 18%. Y los efectos secundarios del ejercicio y una dieta saludable son realmente beneficiosos para la salud en lugar de diarrea y vómitos.
McKenzie decidió hacer cambios en su estilo de vida para bajar el azúcar en su sangre. Ella considera que la clave de su éxito es el perrito callejero que adoptó, ya que la motivó a tomar largas caminatas diarias, y eso le ayudó a perder 70 libras. En la actualidad, los niveles de azúcar en la sangre de McKenzie están bajo control.
Los médicos que saben cuándo decir que no
Ranit Mishori, M.D., profesora de medicina familiar en la Facultad de Medicina de Georgetown University en Washington, DC, hizo un propósito de Año Nuevo, recetar menos medicamentos.
Ella es parte de una tendencia llamada “desprescripción”, que se centra en mejorar la salud de los pacientes sin necesidad de medicamentos innecesarios. “En la escuela de medicina se nos enseña cómo recetar, no cómo hacer que las personas dejen los medicamentos”, añadió.
Algunos grupos están tratando de contribuir a que este enfoque sea integrador. A través de la iniciativa Choosing Wisely o Cómo elegir sabiamente (Consumer Reports está asociado a este programa), más de dos docenas de organizaciones médicas han hecho recomendaciones que implican retroceder en el uso de medicamentos innecesarios.
Y algunas organizaciones médicas, como el Colegio Estadounidense de Médicos (ACP), ahora aconsejan a los médicos a tratar primero enfoques sin medicamentos para ciertas afecciones. Por ejemplo, el ACP recomienda que por lo general el dolor de espalda se trate primero con masaje, manipulación de la columna vertebral u otras opciones que no incluyan medicamentos.
Cynthia Smith, vicepresidente de programas clínicos de la ACP dice que para que el sistema cambie, los seguros también deben evolucionar. “Los costos directos de un paciente son hoy en día significativamente menores con la terapia médica” que con las opciones que no incluyen medicamentos, señala. “Debemos facilitar las cosas para que los médicos y los pacientes hagan lo correcto”.
Eliminar el hábito de los medicamentos
Habla con tu médico acerca de si puedes sentirte mejor con menos pastillas, vale la pena el esfuerzo. La mitad de las personas en nuestra encuesta que usan medicamentos dijeron que habían hablado con un médico acerca de dejar de usar un medicamento, y más del 70% dijo que sí funcionó. Extrapolando todos los adultos estadounidenses, calculamos que se puede llegar a casi 45 millones menos recetas. Estos son algunos consejos sobre cómo reducir los medicamentos innecesarios:
• No reduzcas ni dejes de tomar un medicamento sin antes hablar con tu médico. Consulta “Cómo lograr disminuir el uso de medicamentos con receta.”
• Al menos una vez al año haz una revisión exhaustiva de tus medicamentos junto con tu médico o farmacéutico. Consulta “Haz una revisión de tus medicamentos: Revisar tu lista de medicamentos puede prevenir errores”.
• Proporciona a un miembro de tu familia y a todos tus proveedores de atención médica una lista actualizada de los medicamentos que utilizas. Consulta “De Organizadores de pastillas a Aplicaciones, Cómo administrar tus medicamentos.”
• Considera primero las opciones que no incluyen medicamentos para muchos problemas comunes de salud. Consulta “12 intentos para hacer cambios en el estilo de vida antes del uso de medicamentos”.
-Informes adicionales por Rachel Rabkin Peachman y Ginger Skinner
Nota del editor: Este informe especial y los materiales de apoyo fueron posibles gracias al subsidio del programa Attorney General Consumer and Prescriber Education Grant del estado, que es financiado por un acuerdo multiestatal de reclamos de fraude de los consumidores en relación con la comercialización del medicamento de venta con receta Neurontin (gabapentina).
Este artículo también apareció en la edición de septiembre de 2017 de la revista Consumer Reports.