“Los que no sabían medicina” les dieron lecciones a los médicos para curar la viruela
La viruela acompañó a la humanidad durante siglos, aunque los campesinos y esclavos conocían un tratamiento

La viruela llegó a ser causa de duelos entre médicos. Crédito: Getty Images
En 1719, una “guerra de papel” se desató en Londres con panfletos hostiles al tratamiento de la viruela.
El debate era tan acalorado que resultó en un duelo entre Richard Mead, el médico de moda, y John Woodward, profesor de Medicina.
Desenvainaron sus espadas y se enfrentaron hasta que Woodward cayó. Mead lo tenía a su merced.
Mead: ¡Quédate con tu vida!
Woodward: ¡Cualquier cosa menos tu medicina!
La lengua de Woodward resultó más afilada que la espada de Mead.

Teniendo en cuenta que la viruela era una enfermedad mortal, es comprensible que los ánimos estuvieran caldeados.
La situación cada vez era peor, más frecuentemente fatal.
Los doctores frecuentemente discutían cómo tratar el mal, pues no había sido mencionado ni por Hipócrates ni por Galeno.
¿Debían usar el tratamiento “caliente” tradicional recomendado por el médico persa Avicenna, en el que se mantenía al paciente en un cuarto cerrado y sobrecalentado durante días para que “sudara lo malo”?
¿O más bien el nuevo método “frío” defendido por Thomas Sydenham, en el que el paciente era mantenido tan frío como fuera posible?
Una vieja conocida
La viruela había acompañado a la humanidad durante siglos.
La mayoría de la gente la sufría en la infancia, cuando se presentaba en su forma más leve, como una fiebre con erupciones cutáneas, y no volvían a contagiarse después.
Por eso, los padres deliberadamente exponían a sus hijos, con la esperanza de que se contagiaran y sobrevivieran.
No obstante, el refrán advertía: “Nunca cuentes a tus hijos hasta que todos hayan tenido viruela“.
Y es que, si te contagiabas en época de epidemia, cuando estaba en su forma virulenta, era fatal: mataba a uno de cada tres que la contraían.
Tu suerte estaba echada si las pústulas separadas empezaban a unirse.

A principios del siglo XVIII, la viruela mataba a entre el 10 y 15% de la población de Europa.
Fue en ese momento en el que un nuevo método para lidiar con el mal captó la atención pública… o, para ser más exactos, la atención de los europeos y estadounidenses educados, pues los campesinos y esclavos africanos, chinos, griegos, árabes, turcos, galeses y escoceses lo conocían desde hacía siglos.
De abajo hacia arriba
Es difícil para los letrados aprender de los iletrados, así que hubo décadas de discusiones y controversia.
Además, el método requería que los médicos hicieran algo que nunca habían hecho antes a propósito y que contradecía todo lo que habían aprendido: enfermar deliberadamente a un paciente sano.
Las extraordinarias noticias llegaron de muchas direcciones a París, Londres y otras ciudades occidentales a principios de los 1700.
La más célebre emisaria de buenas noticias fue Lady Mary Wortley Montagu, esposa del embajador de la corona británica a Constantinopla en Turquía.

En 1717 escribió en una carta:
“La viruela, tan fatal entre nosotros, aquí es completamente inofensiva, por la invención del injerto. Hay un grupo de mujeres de edad que se ocupan de hacer la operación cada otoño.
“La gente pregunta si hay alguien en la familia que quiera tener viruela: hacen reuniones con ese propósito y cuando están juntos (comúnmente 15 o 16), la mujer sale con un poco de la materia del mejor tipo de viruela y te pregunta cuál vena quieres que te abra. Inmediatamente la abre con una aguja grande y pone en la vena todo el veneno que puede recoger en la punta de esa aguja.
“Los niños juegan juntos durante el resto del día y siguen perfectamente saludables hasta que la fiebre los invade y los mantiene en cama durante dos días. Raramente tienen más de 20 o 30 pústulas en sus rostros, que nunca dejan marca; y en 8 días están tan bien como antes de enfermarse”.
A falta de un médico virtuoso
Ese injerto -parecido al que se hace con las plantas- también era conocido como inoculación: materia extraída de la pústula de una persona era “injertada” bajo la piel de otra persona.
Además de contar sobre el tratamiento, en la carta Lady Mary confesó:
“Soy lo suficientemente patriota como para esforzarme en llevar este útil invento a Inglaterra; y no dudaría en escribirle a algunos doctores, si conociera alguno que me pareciera lo suficientemente virtuoso como para destruir tan considerable fuente de ganancias por el bien de la humanidad“.

Lady Mary estaba decidida a hacer que la operación fuera conocida en Inglaterra.
Cuando regresó a Londres, desafió al establishment médico haciendo que su hija fuera inoculada por un extremadamente vacilante cirujano llamado Charles Maitland, durante una epidemia de viruela en abril de 1721.
Maitland insistió en que lo acompañaran otros dos médicos. “No sólo para consultarlos sobre la salud y seguridad de la niña sino para que sean testigos de la práctica y contribuyan con el crédito y la reputación de ésta”, explicó.
Funcionó y algunos doctores de la corte real se interesaron tanto que le pidieron permiso al rey para realizar experimentos de inoculación en seis prisioneros condenados, tres hombres y tres mujeres.
Los prisioneros cambiaron felices la muerte segura por la posible libertad, si sobrevivían el tratamiento, cosa que sucedió.
Interés real
Tras ese éxito, la familia real misma se interesó. La princesa de Gales quiso inocular a sus dos hijas y así que consultó al médico real Sir Hans Slone.
“Le dije a la alteza real que, por lo que apareció en los [experimentos], parecía ser un método para proteger a la gente de los grandes peligros que acompañan a ese mal de forma natural (…) pero que, sin estar seguro de las consecuencias que pudiera traer, no persuadiría ni aconsejaría hacer pruebas a pacientes de tal importancia para el público.
“Entonces, la princesa me preguntó si yo la disuadiría de hacerlo, a lo que respondí, que no lo haría, en un asunto que probablemente sería tan ventajoso. Respondió que había resuelto que debía hacerse“.

Pero hasta con la bendición real, la inoculación siguió siendo un tema muy controvertido.
A Lady Mary la tacharon de “madre antinatural”, según su nieta:
“El clamor contra la práctica y, por supuesto contra ella, fue increíble. La facultad [médica] se alzó en armas, pronosticando el fracaso y las consecuencias más desastrosas; los clérigos denunciaron desde sus púlpitos la impiedad de tratar de quitarle el acontecer a la mano de la Providencia; a la gente común se le enseñó a gritarle que era una madre antinatural que había arriesgado la vida de sus propias hijas”.
Se les dijo
En cualquier caso, los inoculadores seguían haciendo su trabajo aunque, a diferencia de la práctica en Turquía -donde se hacía un pequeño raspón en la piel para introducir la enfermedad-, en Inglaterra y Estados Unidos los médicos creyeron necesario preparar al paciente con semanas de sangrados, purgas y una dieta vegetariana.
Luego usaban una lanceta para hacer incisiones “largas y grandes” en los brazos o piernas para después poner mucha materia de viruela en la herida.
Tras el tratamiento, los pacientes eran usualmente aislados en casas de inoculación especiales para evitar que la enfermedad se dispersara.
El proceso era largo y doloroso, con la herida soltando materia durante semanas.
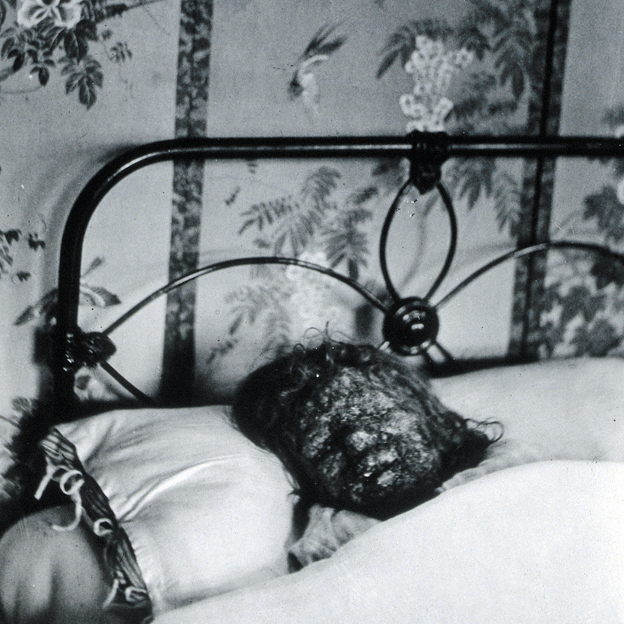
Hasta que un cirujano llamado Robert Sutton mejoró enormemente el tratamiento en la década de 1750… básicamente retomando al método original visto en Turquía.
“La lanceta cargada con la menor cantidad perceptible (y cuanto más pequeña sea mejor) de materia inmadura, cruda o acuosa, introdúzcala inmediatamente por punción, oblicuamente, entre la bufanda [epidermis] y la verdadera piel [dermis], apenas suficiente para extraer sangre”.
Este método “Suttoniano” no solo era rápido e indoloro, sino que además también permitía inocular a decenas de personas por día y, sobre todo, era barato.
La práctica de la inoculación se volvió realmente popular, especialmente porque su introducción coincidió con una gran epidemia de viruela.
Algunos reformistas pensaron que sería posible eliminar la viruela para siempre, utilizando este método para realizar inoculaciones masivas de la población, pueblo por pueblo.
Sin embargo, antes de que pudieran implementarse tales planes, los especialistas tendrían que aprender otra lección médica de los campesinos, que haría que la protección contra la viruela fuera aún más segura y fácil.
De las vacas a los humanos

Cuando estaba haciendo sus prácticas médicas rurales, Edward Jenner (1749-1823) atendió a una chica que lo consultó sobre unos granos que tenía en la piel.
Ella trabajaba como ordeñadora y le dijo casualmente: “Sé que no es viruela pues ya me dio viruela bovina”.
Esas pocas palabras hicieron que Jenner recordara que en la región de la que él venía también se decía que quienes contraían viruela bovina al ordeñar vacas quedaban inmunes a la viruela.
La viruela bovina no era grave: nadie moría de eso.
En 1775, Jenner empezó un minucioso estudio sobre la relación entre la viruela bovina y la de humanos.
Descubrió que si tomaba un extracto de una llaga de viruela bovina y se la inyectaba a un ser humano, esa persona quedaba protegida de por vida contra la viruela.
En 1798 publicó su investigación, en la que acuñó el término “vacuna”, del latin “vacca” (vaca).
Más tarde, gracias a Louis Pasteur, ese se convertiría en el término genérico para la introducción de inmunidad artificial en gente sana.
De Europa hasta América Latina
La vacunación se adoptó rápidamente en todo el mundo.
Los españoles idearon un ingenioso método para enviar viruela bovina a sus colonias en Sudamérica.
Reclutaban un equipo de jóvenes huérfanos. Uno de ellos era vacunado al comienzo del viaje. Cuando desarrollaba la única pústula que producía este tratamiento, tomaban materia de ella para vacunar al próximo niño, y así sucesivamente.
Para cuando el barco llegaba a su destino, había un caso activo a bordo que podría usarse para vacunar a la población local.
El sueño hecho realidad
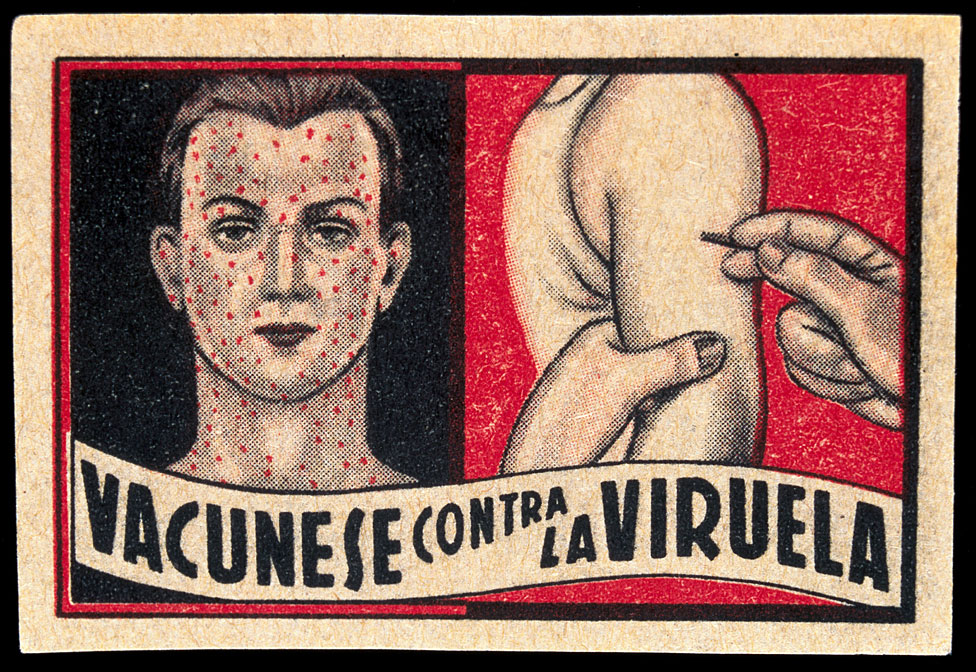
La idea de los reformistas de eliminar la viruela se hizo realidad, aunque sólo en el siglo XX.
En 1966, la Organización Mundial de la Salud lanzó una campaña para eliminar la viruela del mundo. Fue un gran éxito.
El último caso natural fue en Somalia en 1977.
Aún no hay cura para la viruela, sin embargo, es una enfermedad que se pudo dominar aprendiendo de los que no habían estudiado medicina.




