4 incógnitas que han surgido durante la vacunación contra el coronavirus
Tras medio año de vacunación global, nuevas dudas aparecen para científicos y ciudadanos sobre qué tanto protegerán las vacunas y cuán cerca estamos de derrotar al virus

Hay que recordar que las vacunas siguen en fase de investigación. Crédito: EFE
Ya han pasado 7meses desde que la británica Margaret Keenan recibiera la primera vacuna contra la COVID-19 en el mundo y arrancara una batalla contrarreloj contra el patógeno.
Países como Reino Unido, Israel o Estados Unidos parecen estar cerca del nivel requerido de vacunación para valorar la vuelta a la normalidad.
Estos siete meses de inmunización masiva también han estado marcados por ritmos desiguales entre países pobres y ricos y la amenaza de nuevas variantes.
Si bien la mayoría de vacunas aprobadas muestran una alta efectividad contra casos graves y muertes, varias incógnitas han surgido durante las campañas de vacunación.
¿Necesitaremos una tercera dosis? ¿Son realmente las vacunas la salida de la pandemia?
En BBC Mundo abordamos estas y otras preguntas clave.
¿Necesitaré una tercera dosis de la vacuna?
Poner una tercera dosis es un debate alimentado por varios hechos en las últimas semanas.
Pfizer se prepara para solicitar una tercera dosis de refuerzo a reguladores estadounidenses.
El sistema de salud público de Reino Unido valora hacerlo a los pacientes más vulnerables.
E Israel ya comenzó a administrarla a pacientes de cáncer, receptores de trasplante y otros que han sufrido una disminución de la protección de la vacuna.
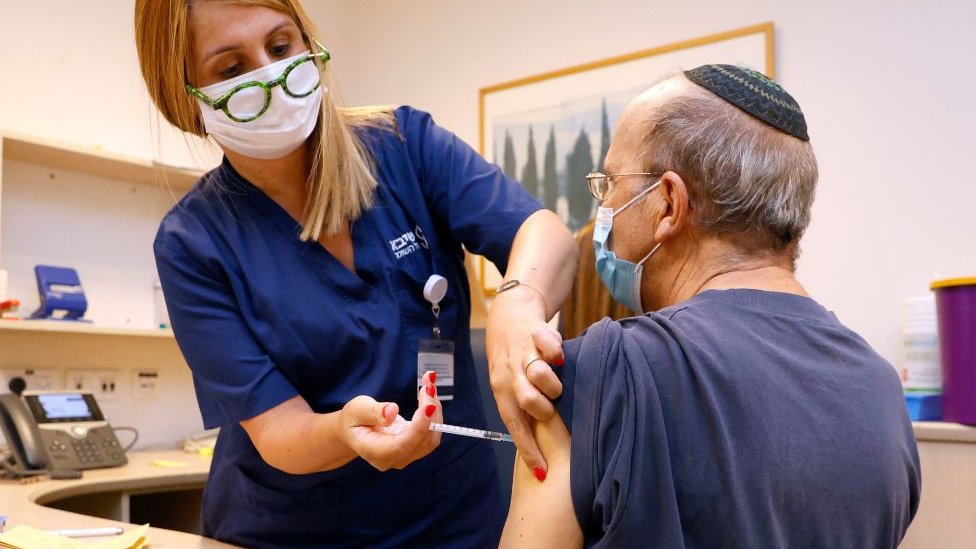
Israel y Reino Unido vivieron varias semanas de desplome en casos, hospitalizaciones y muertes, pero recientemente reportan un repunte considerable de infecciones, impulsados por el avance de la más contagiosa variante Delta, detectada por primera vez en India.
Los expertos analizan los que previsiblemente serán los primeros experimentos para administrar un tercer pinchazo, aunque la Organización Mundial de la Salud(OMS) se opone e insiste en priorizar donar dosis a los países más rezagados.
El doctor Andrew Badley, de la Clínica Mayo en EE.UU., explica que “actualmente no hay suficientes datos para apoyar el uso de una vacuna de refuerzo para ningún paciente”.
“Vacunas como las de Pfizer, Moderna o Janssen son altamente efectivas protegiendo contra cuadros severos, hospitalizaciones y muertes de cualquier variante, incluyendo la Delta”, argumenta a BBC Mundo.
“Hay infecciones en personas con pauta completa de vacunación, pero esto no es tan prioritario para la salud pública como las hospitalizaciones y muertes. Aunque se reporten vacunados con infección sintomática, por lo general la severidad no ha sido alta”, complementa Wilbur Chen, de la Escuela de Medicina de la Universidad de Maryland en EE.UU.

“La vacunación sigue protegiendo contra la formas más severas de la enfermedad”, coincide con Badley.
En el futuro puede haber excepciones.
“Es posible que una variante más resistente a las vacunas requiera de una dosis diseñada específicamente para esa mutación”, dice Badley.
“No sé si esto pueda pasar en el futuro ‘cercano'”, dice Chen a BBC Mundo.
Hay que tener en cuenta que no todos respondemos igual a la vacunas.
“Especialmente aquellos con un sistema inmune debilitado, como pacientes que han recibido un trasplante de órgano”.
Es por ello que, aunque no esté entendido completamente ahora, “sería bueno tener dosis de refuerzo aprobadas por los reguladores, listas para usarlas por si las necesitamos”, opina William Schaffner, profesor de medicina preventiva en la Universidad Médica Vanderbilt en Tennessee, Estados Unidos.
En resumen, ahora es difícil asegurar si la población general necesitará esa dosis extra. Todo dependerá de cuánto dure la inmunidad ofrecida y las variantes que aparezcan. Lo que nos lleva a la siguiente incógnita.
¿Se desvanece la protección de las vacunas?
“Al igual que con los productos del supermercado, uno espera una caducidad corta para las frutas y una larga para los alimentos en conserva. ¿Qué pasa con las vacunas?”, compara Wilbur Chen.
Que llevemos 7 meses de vacunación implica que no existen evidencias contundentes sobre cuánto dura la protección a largo plazo.
Mientras más tiempo pase y más datos disponibles tengamos, los científicos podrán evaluar mejor cuándo empieza a desvanecerse la protección.
“Algunas vacunas que conocemos solo protegen por un corto período de tiempo, como la de la influenza anual o la antitifoidea, y para ellas se necesitan dosis de refuerzo. Otras duran mucho tiempo, como la de la fiebre amarilla o el sarampión”, contextualiza Chen.
Otro motivo por el cual es difícil saber cuánto dura la protección de las vacunas es por el tipo de defensa que nuestro cuerpo utiliza para neutralizar el virus.
“Los niveles de anticuerpos no son siempre predictivos de la protección. Los datos actuales sugieren que la memoria de las células B puede ser más fiable. Cuando se comprenda mejor, entonces puede que necesitemos una dosis de refuerzo para la inmunidad que mengua en el tiempo”, explica Badley.

Los expertos piden distinguir entre dosis de refuerzo y modificaciones de dosis.
Las primeras se destinan a ampliar la protección. Las segundas a combatir nuevas variantes.
“Si una nueva variante evade la protección de las vacunas que tenemos eso es algo muy diferente. Se requeriría una nueva vacuna para neutralizar la nueva variante”, explica Schaffner.
En ese caso, los expertos aseguran que modificar una vacuna es un proceso “más sencillo que crear una desde cero y que se haría relativamente rápido, en semanas o pocos meses”.
Además, ya existe una larga experiencia modificando vacunas.
“Cada año se analizan las variantes circulantes de la gripe por el mundo, que no siempre coinciden en el mismo hemisferio o continente. Entonces, cada país prepara vacunas específicas para esas variantes. Algo parecido sucedería con el coronavirus si se da el caso”, explicó hace unos meses a BBC Mundo el doctor José Manuel Bautista, catedrático del Departamento de Bioquímica y Biología Molecular de la Universidad Complutense de Madrid, en España.
En cualquier caso, para evitar que nuevas variantes lastren los esfuerzos actuales de inmunización, es preciso controlar al virus y proteger a la mayor cantidad de población mundial cuanto antes.
Es por ello que la OMS se ha pronunciado en contra de estar pensando en dosis de refuerzo sin antes conseguir altos niveles de inmunización global.
¿Cuánto tiempo puede tomar vacunar al mundo entero?
En muchos de los países más ricos, como Estados Unidos, Reino Unido, Israel o los miembros de la Unión Europea, la vacunación promedia el 50% de la población, cerca ya de la inmunidad de grupo.

Sin embargo, países con menos recursos van a un ritmo mucho menor. En América Latina, salvo Chile, la mayoría de países han vacunado entre un 10% y un 40% de sus poblaciones. En Centroamérica incluso menos.
En África, muchos países no superan el 10% de vacunados.
En una entrevista reciente con BBC Brasil, John McConnell, editor jefe en The Lancet, una de las revistas científicas más prestigiosas del mundo, reveló que con el ritmo actual será necesario hasta 2023 para que las vacunas estén disponibles para todos en el mundo.
“La comunidad mundial necesita asistir a muchos países que no tienen programas efectivos de vacunación. Más allá de razones humanitarias, debe haber un interés propio en suprimir el covid-19 a nivel mundial para impedir la aparición de nuevas variantes que luego se expandan”, dice Schaffner.
“No podemos dividir más al mundo priorizando dar dosis de refuerzo cuando todavía no existe evidencia científica que la justifique. Esto solo va a beneficiar a los países ricos”, coincide Chen.
¿Significará la vacunación mundial el fin del COVID-19?
Desde que comenzó la pandemia se dice en que la inmunidad de grupo, superando la enfermedad o vacunándonos, significaría controlar la pandemia.
Controlar no es lo mismo que erradicar. Esto último es una posibilidad que algunos científicos ven cada vez más lejos, incluso imposible.

“Anticipar ‘el fin del coronavirus para siempre’ es algo que debemos evitar. No es posible. Como la influenza, el Sars Cov-2 es ya parte de nuestro ambiente microbial y tendremos que lidiar con él. Este virus es parte de la ‘nueva normalidad’“, apunta Schaffner.
Es algo que también empiezan a asumir algunos gobiernos.
En medio de un considerable aumento de casos tras vacunar a más de la mitad de la población, Reino Unido ya decidió levantar todas las restricciones el 19 de julio.
La medida generó controversias y los científicos la consideran riesgosa. Sin embargo, el ministro de Sanidad británico, Sajid Javid, la defendió con el argumento de que “había que aprender a vivir con el virus” y que “no existía el momento perfecto para reabrir el país”.
Ante la casi imposibilidad de eliminar el virus por completo, Wilbur Chen guarda alguna esperanza, aunque solo en un plano que ahora mismo es puramente teórico.
“Si en teoría vacunamos a jóvenes, ancianos, adultos y niños, podemos tener la posibilidad de eliminar al virus, lo cual no prevendría que un nuevo virus emerja”, explica el académico.
“Eliminamos la viruela con vacunas y casi eliminamos la polio también, aunque ahora podemos ver con claridad que las infecciones están resurgiendo en zonas donde no se ha podido mantener una vacunación activa”, ejemplifica.
Los científicos insisten en que comprender este virus requiere tiempo y es un proceso constante. Algunas incógnitas se despejarán, nuevas surgirán. Lo que está claro es que la mejor arma, las vacunas, ya la tenemos.
La consigna es seguir vacunando y cada vez más rápido.
Te interesa:
Todos los beneficios que traería el mezclar y combinar las vacunas contra el coronavirus
Variante Delta del COVID-19 se dispara en NYC y ya representa el 69% de los nuevos contagios
Ahora puedes recibir notificaciones de BBC Mundo. Descarga nuestra app y actívalas para no perderte nuestro mejor contenido.
¿Ya conoces nuestro canal de YouTube? ¡Suscríbete!





